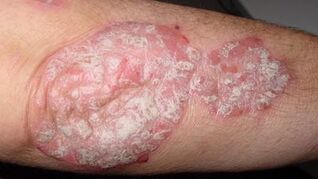
A psoríase é uma doença crônica da pele de longa duração.
As razões para o desenvolvimento da doença
A psoríase ocorre devido à patologia das células da pele, quando a camada superior da pele morre dentro de 4-5 dias, enquanto normalmente este intervalo de tempo é de várias semanas. As causas da doença não são totalmente compreendidas, mas os médicos identificam vários fatores que provocam a doença:
- Predisposição hereditária - a doença se manifesta em uma idade jovem, a partir dos 15 anos, e é mais frequentemente hereditária. Se um dos pais foi diagnosticado com psoríase, a criança tem mais de 50% de chance de adoecer.
- Conflito autoimune - com este tipo de doença, as células imunológicas do corpo param de reconhecer as células da pele como parte do corpo, começando a atacá-las como elementos estranhos.
- Choques nervosos - contribuem para a liberação de hormônios na corrente sanguínea, o que leva a distúrbios metabólicos e provoca o desenvolvimento da doença.
- Perturbação do equilíbrio hormonal e do metabolismo.
A psoríase não é contagiosa, pois não existem agentes infecciosos que possam ser transmitidos.
Sintomas de psoríase
Os principais sintomas da doença são erupções cutâneas características, afetando principalmente a superfície interna das articulações do cotovelo e do joelho, bem como as áreas da pele que estão sujeitas a traumas de fricção frequentes.
Erupção cutânea ao longo da borda do couro cabeludo e outras localizações menos típicas também podem ocorrer.
As erupções cutâneas aparecem como manchas cobertas por escamas acinzentadas ou brancas. As erupções cutâneas na psoríase têm três características características:
- Sintoma de manchas de estearina:Escamas esbranquiçadas descolam facilmente, parecendo migalhas de cera de vela na aparência.
- Filme terminal- após as escamas terem sido removidas, um filme esbranquiçado pode ser visto sob elas cobrindo a superfície do local.
- Sangramento local- ao coçar o local, o filme terminal é removido, as papilas da pele são danificadas, nas quais pequenas gotas de sangue se projetam.
Em um estágio inicial, uma borda pálida é formada ao redor da pápula, não ocorre descamação neste estágio. Palidez ao redor do local é uma reação vascular do corpo à rejeição da epiderme. A doença é acompanhada por coceira intensa na pele, rachaduras e pequenos sangramentos são formados na pele ao coçar. Uma infecção secundária pode se juntar, penetrando na pele danificada.
Além da pele, a psoríase atinge as unhas, causando fragilidade das lâminas ungueais, o aparecimento de um padrão transversal e áreas côncavas.
O conflito autoimune pode afetar as articulações, causando dores do tipo artrítica, especialmente nas articulações dos dedos.
Tipos de psoríase
A psoríase do primeiro tipo ocorre em pessoas menores de 30 anos, é uma doença hereditária que afeta principalmente a pele e tem uma localização típica.
A psoríase tipo II afeta pessoas com mais de quarenta anos e não é hereditária. Mais frequentemente, afeta as placas das unhas e o couro cabeludo, a erupção é pequena e em forma de lágrima. A doença em pacientes idosos é causada por uma diminuição da imunidade no contexto de doenças infecciosas crônicas e estilo de vida inadequado.
Estudos clínicos mostraram uma ligação entre a psoríase tipo 2 e o álcool e o abuso de alimentos não saudáveis.
Formas de psoríase
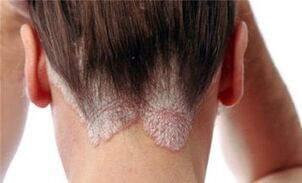
A psoríase é apresentada em várias formas de gravidade variável:
- Psoríase em placas- se formam pápulas características na pele, acompanhadas de coceira e descamação.
- A forma pustulosaé caracterizada pelo aparecimento de bolhas, vermelhidão da pele ao redor delas, coceira intensa e ardor, sendo considerada uma forma moderada da doença.
- Eritrodermiaé caracterizada por lesões cutâneas maciças, acompanhadas por exsudação e secreção de grandes camadas da epiderme, sendo particularmente difícil de tolerar, frequentemente acompanhada de lesões pustulares e infecção fúngica.
Estágios da psoríase
A doença se desenvolve em vários estágios:
- O estágio inicialsinaliza o início da doença, durante este período um, com menos frequência vários, manchas pálidas aparecem, a pele começa a descascar.
- O estágio ativoé acompanhado por sintomas graves, secreção abundante de escamas cutâneas, coceira e inflamação.
- Fase estacionária- indica remissão, a descamação nesta fase praticamente pára, em vez de uma mancha, forma-se pigmentação ou áreas pálidas de pseudoatrofia.
Diagnóstico de psoríase
Para fazer um diagnóstico, você deve consultar um dermatologista. A patologia apresenta um quadro clínico claro, confirmado por anamnese e biópsia de elementos da pele com seu posterior estudo.
Tratamento da psoríase
O tratamento da doença deve ser feito de forma abrangente, ao mesmo tempo que interrompe os sintomas externos e influencia a possível causa da doença.
Terapia medicamentosa
Em casos graves, são tomadas medidas para reduzir o ataque imunológico do corpo às suas próprias células:
- Citostáticos;
- Anti-histamínicos;
- Hormônios corticosteróides;
- Enterosorbentes e hepatoprotetores são usados para restaurar o metabolismo.
Ao mesmo tempo, estão sendo tomadas medidas para saturar o corpo com as vitaminas e microelementos necessários:
- O silício é um dos oligoelementos importantes responsáveis pelo equilíbrio hormonal e saúde da pele.
- Cálcio e vitamina D3 são necessários para levar a doença à remissão. Prescrito em conjunto para aumentar a absorção de cálcio.
Recursos locais
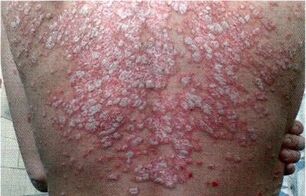
Para proteção da pele, agentes externos são usados na forma de pomadas e cremes:
- Os glicocorticóides, que reduzem a resposta imunológica, também reduzem os sintomas de inflamação, aliviam o prurido e o inchaço da pele.
- O ácido salicílico e os produtos à base de ervas são essenciais para hidratar a pele e proteger contra infecções secundárias.
- Os citostáticos tópicos são usados apenas na fase ativa da doença com seu curso grave.
Procedimentos
Para acelerar o processo de cicatrização, procedimentos fisiológicos são prescritos:
- Crioterapia;
- irradiação UV;
- Processamento a laser.
Se necessário, a plasmaférese é realizada para purificar o plasma sanguíneo e estabilizar as células.
Prevenção
Se for identificada uma predisposição para a doença, é necessário tomar uma série de medidas preventivas:
- Tenha um estilo de vida saudável, pare de fumar e de beber álcool;
- Construir uma rotina diária, evitar o estresse, abordar racionalmente a organização do horário de trabalho;
- Siga uma dieta, desista de quantidades excessivas de carboidratos, especiarias e alimentos gordurosos. É aconselhável evitar conservantes e alimentos instantâneos;
- Passe bastante tempo ao ar livre;
- Use sabonete e shampoo com um valor de pH especialmente selecionado, não use panos duros e toalhas, seque bem a pele após o banho;
- Use roupas feitas de materiais naturais que não fiquem muito perto do corpo;
- Faça exames médicos periodicamente, controle os níveis de hormônios no sangue e, se necessário, inicie o tratamento precocemente.
Essas medidas ajudarão a manter a pele saudável e melhorar significativamente a qualidade de vida.
























